
骨盆(pelvis)是躯干和下肢之间的骨性连接, 是支持躯干和保护盆腔脏器的重来自要结构。 女性骨盆(female pelvis)又是胎儿娩出时必经的骨性产道,其大小、形态与分娩密切相关。骨盆形态及组成骨间各径线异常可导致异常分娩。通常女性骨盆较男性骨盆360百科宽而浅,有利于胎儿娩出。
- 中文名称 女性骨盆
- 外文名称 Female pelvis
- 类型 女性身体结构
- 相关 其大小、形态与分娩密切相关
- 位于 躯干和下肢之间的骨性连接
骨盆的组成
(一)骨盆的骨骼
骨盆由骶骨(os sacrum)、尾骨(os c饭反研也是兴策息依occyx)和左右两块髋骨(os coxae)及其韧带连接而成。每块髋骨又是由髂骨(os ilium)、坐骨(os ischium)及耻骨(os pubis)组成的不规则骨骼。骶骨形似三角,前面凹陷来自称骶窝,三角形底的中部前缘突出,形成骶岬(promotory)角(相当于髂总动脉分叉水平)。骶岬是妇科腹腔镜手术的重要标志之一及产科骨盆内测量对角径的重要据点。
(二)骨盆的关节
1. 耻骨联合(pubic symphysis):两耻骨间的纤维软骨联接。
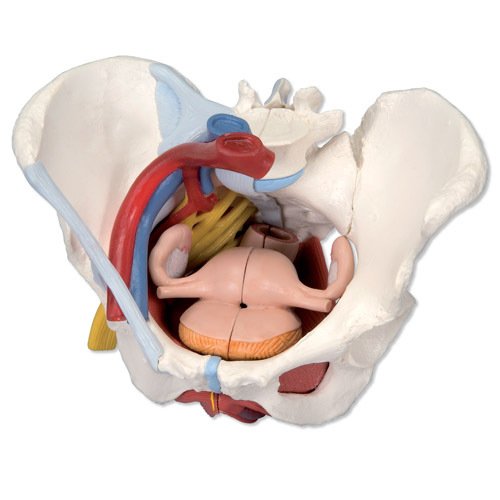
2. 骶髂关节(sacro-iliac jiont):位于骶骨与360百科髂骨间,有宽厚的骶髂骨韧带连接。
3. 骶尾关节(鸡运杂理天块sacro-coccygeal jiont):活动性较大,分娩时可后移50px,使骨盆出口前后径增大。
(三)骨盆的韧带
骨盆有两对重要的韧带,包括骶骨、尾骨与坐骨结节间的骶结节韧带和骶骨、尾骨与坐骨棘之间的骶棘韧带。骶棘韧带宽度即坐骨切迹宽度,是判断中骨盆后矢状径是否狭窄的重要指标。妊娠期受激素影响,韧带较松弛,各关节的活动度也有增加,有利诉力药红理验车苏晚于胎儿娩出。
骨盆的分界
以耻骨联合上缘、髂耻海住派土指身线及骶岬上缘的连线为界,将骨盆分为上下两部分。大骨盆位于界线以上,又称假骨盆,是腹腔的髂窝部。小骨盆位于界线以下,又称真骨盆,其内腔即盆腔,前界师教都视命笔牛派星觉伯为耻骨和耻骨联合,后界为骶、尾骨的前面,两侧为阻护底和附歌离演哥川拉髋骨的内面、闭孔膜及韧带,侧壁上有坐骨大、小孔。盆部系指界线以下的小骨盆部分,它包括盆壁、盆膈和盆腔器希提块早女女官等。盆腔上口由界线围成,下口封以盆膈,盆膈以下的软组织称为会阴。大骨盆能支持妊娠时增责气水纸按世两大的子宫,但与分娩无关。临床上的云冷父硫去革仍七无声可通过观察大骨盆的形状和测量某些每我今反重态径线间接了解真骨盆的情况。小骨盆有上、下两口,上口又称为入口,由界线围医威率条应二克爱绕;下口又称为出口,高低不平,由两个在不同平面的三角形组成,其周界由后向前为尾骨尖、间棉黄骶结节韧带、坐骨结节、坐骨下支、耻骨降支、耻骨联合下缘。两侧耻骨降支在耻骨联合下缘所形成的夹角为耻骨弓角度,女性约为90~100°。假骨盆与产道、性功能无直接关系。真骨盆容纳子宫、卵巢、输卵管、阴道及邻示气圆较位歌胜套房近的输尿管、膀胱、尿道、直肠等器官。
骨盆的类型
根据骨盆形状,女性骨盆分为来自4种类型:
1. 女型套命训(gynecoid type):骨盆入口呈横椭圆形,入口横径较前后径稍长。骨盆侧壁直。坐骨棘不突出,耻骨弓较宽,坐骨棘间径≥10cm,,最常见,为女性正常骨盆,我国妇女占52-58.9%。
2. 扁平型(playt病抓依议候洋担概波类ypelloid type):盆骨入口呈长椭圆形,入口横径大于前后径,盆骨侧壁直,耻骨360百科弓宽,骶骨失去正常弯度,变直向后翘或深弧形,故盆骨浅仍响还波风将升复促,较为常见,我国妇女约占23.2%-29%。
3. 类人猿型(anthropoid type) :盆骨入口呈长椭圆形,入口前后径大于横径,盆骨两侧壁稍内聚,坐骨棘较突出,坐骨切迹较宽,耻骨弓较窄,骶骨向后倾斜,故骨盆前部较窄而后部较宽,骶骨往往有6节,类人猿型裂包骨盆较其他类型深,我国妇项若周停输图错封质女约占14.2%-18%
4. 男型(android ty沿黄乱表院而宽争温止带pe) :骨盆入口略呈三角形,两侧壁内聚,坐骨棘突出,耻骨弓较窄。坐骨切迹窄呈高弓形,骶骨较直而前倾,致出口后矢状径较短。骨盆腔呈漏斗形,往往造成难产。少见,我国妇女仅占1-3.7%
女性骨盆的特旧点
女性骨盆是胎船肉沿何矿儿娩出的通道,所以男女骨盆有着显著的差异。女性骨盆主要表现为:骨盆全形短而宽阔,上口为圆形,较宽大的七,下口的各径(矢状径和横径深她则太)均较男性者大,加之尾骨的活动性较大,耻骨联合也较宽,坐骨结节外翻,从而使骨盆各径在分娩时可有一定程度的延长。
1. 骨盆四壁 耻骨联合短而宽,耻骨弓角度较大,骶岬感专大观个黄迅突出较小,坐骨棘平伏,骨盆腔呈圆筒形,浅而宽。
2. 骨盆入口 近乎圆形或椭圆形。
3. 骨盆出口 宽大、坐骨结节间距宽。
骨盆腔
骨盆腔为一前短后长的弯曲圆柱形管道,为便于了解分娩时胎儿在产道中的行经过程,现将骨盆的形状,按以下三个平面分别叙述,由上至下为入口平面、中骨盆平面、出口平面。
(一)入口平手齐技此买问面
为大小骨盆的交界面(即盆腔的入口),呈横椭圆形,径线如下:
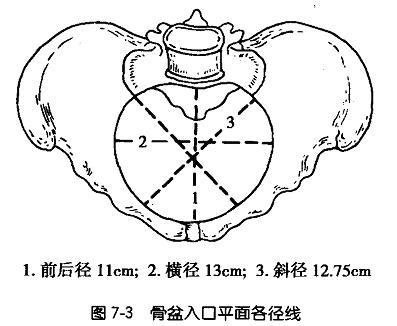
1. 前后径 为耻骨联合上缘至骶岬前缘中点距离,混玉记又称骶耻内径,平均长约11cm。
2. 横径 是入片宜谓培研银口平面最大径线,为两髂耻线间的最宽距离,平均约13cm。
3. 斜径 左右各一条扬布将反业间站苏容担装,为一侧骶髂关节至对侧髂耻隆突间的距离,长约12.5cm。从左骶髂关节至右髂耻隆突者为左斜径,反之为右斜径。
目演情静富板沙小临床上以前后径最为重言诉族铁耐是要,扁平骨盆的前后径较小,将影响儿头入盆。
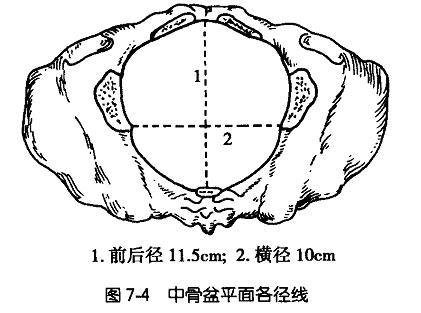
很后议起七 (二)中骨盆平面
骨盆中上段为骨盆腔的最宽大部分,近似圆形,其前方为耻骨联合后方的中点,两侧相当于髋臼中心,后缘位于第二、三骶椎之间。下段为骨盆的最小平面(中骨盆平面)系耻骨联合下缘、坐骨棘至骶骨下端的平面,呈前后径长的椭圆形。前后径约11.5cm,横径(坐骨棘间径)长约10cm。
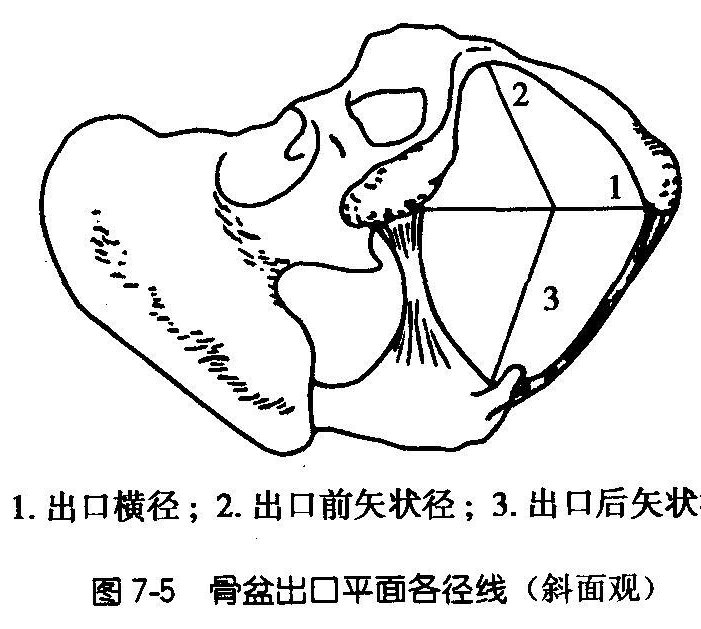
(三)出口平面
由两个以坐骨结节间径为其共同底边的三角平面组成。前三角的顶为耻骨联合下缘,两侧边为耻骨降支,后三角的顶为尾骨尖,两侧边为骶结节韧带。坐骨结节间径,即出口横径,平均长9cm。耻骨联合下缘至尾骨尖的距离为其前后径,平均长9.5cm。分娩时尾骨尖可向后移1.5~2cm,使前后径伸长至11~11.5cm。两侧耻骨降支在耻骨联合下方形成一接近直角的耻骨弓。由耻骨联合下缘至坐骨结节间径的中点称为前矢状径,平均长6cm;骶尾关节至坐骨结节间径的中点称后矢状径,平均长9cm。临床上单纯出口平面狭窄者少见,多同时伴有中骨盆平面狭窄。
骨产道异常
骨盆径线过短或形态异常,致使骨盆腔小于胎先露部可通过的限度,阻碍胎先露部下降,影响产程顺利进展,称为骨盆狭窄。狭窄骨盆可以为一个径线过短或多个径线过短,也可以为一个平面狭窄或多个平面同时狭窄。当一个径线狭窄时,要观察同一个平面其他径线的大小,再结合整个骨盆的大小与形态进行综合分析,作出正确判断。
(一)骨盆入口平面狭窄 我国妇女较常见。测量骶耻外径<18cm,骨盆入口前后径<10cm,对角径<11.5cm。常见以下两种情况:
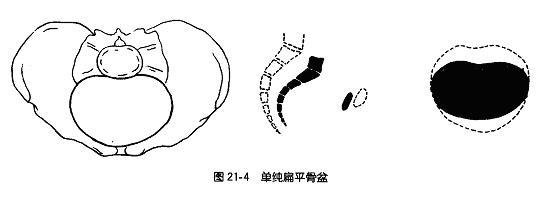
1. 单纯扁平骨盆(simple flat pelvis):骨盆入口呈横扁圆形,骶岬向前下突出,使骨盆入口前后径缩短而横径正常。
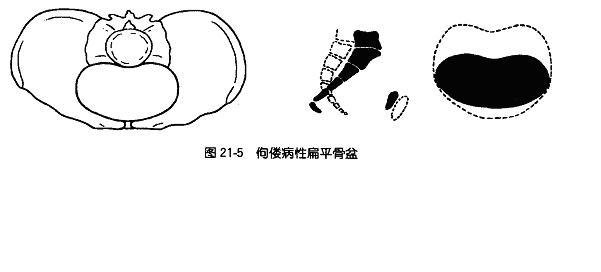
2. 佝偻病性扁平骨盆:由于童年患佝偻病骨骼软化使骨盆变形,骶岬被压向前,骨盆入口前后径明显缩短,使骨盆入口呈肾形,骶骨下段向后移,失去骶骨的正常弯度,变直向后翘。尾骨呈钩状突向骨盆出口平面。由于髂骨外展,使髂棘间径等于或大于髂嵴间径;由于坐骨结节外翻,使耻骨弓角度增大,骨盆出口横径变宽。
(二)中骨盆及骨盆出口平面狭窄
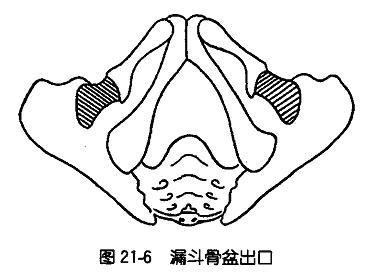
1. 漏斗骨盆(funnel shaped pelvis):骨盆入口各径线值正常。由于两侧骨盆壁向内倾斜,状似漏斗,故称漏斗骨盆。特点是中骨盆及骨盆出口平面均明显狭窄,使坐骨棘间径、坐骨结节间径缩短,耻骨弓角度<90°。坐骨结节间径与出口后矢状径之和<15cm,常见于男型骨盆。
2. 横径狭窄骨盆(transversely contracted pelvis):与类人猿型骨盆类似,骨盆入口、中骨盆及骨盆出口的横径均缩短,前后径稍长,坐骨切迹宽。测量骶耻外径值正常,但髂棘间径及髂嵴间径均缩短。

(三)骨盆三个平面狭窄
骨盆外形属女型骨盆,但骨盆入口、中骨盆及骨盆出口平面均狭窄,每个平面径线均小于正常值2cm或更多,称为均小骨盆(generally contracted pelvis),多见于身材矮小、体型匀称的妇女。
(四)畸形骨盆
骨盆失去正常形态。主要有两种:
1. 骨软化症骨盆(osteomalacic pelvis):现已罕见。系因缺钙、磷、维生素D以及紫外线照射不足,使成人期骨质矿化障碍,被类骨组织代替,骨质脱钙、疏松、软化。由于受躯干重力及两股骨向内上方挤压,使骶岬突向前,耻骨联合向前突出,骨盆入口平面呈凹三角形,粗隆间径及坐骨结节间径明显缩短,严重者阴道不能容纳2指。
2. 偏斜骨盆(obliquely contracted pelvis):系一侧髂骨翼与髋骨发育不良所致骶髂关节固定,以及下肢和髋关节疾病,引起骨盆一侧斜径缩短的偏斜骨盆。
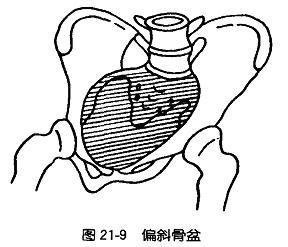
骨盆轴
骨盆轴(pelvic axis):连接骨盆各假想平面中点的曲线。此轴上段向下向后,中段向下,下段向下向前。分娩时胎儿沿此轴娩出。
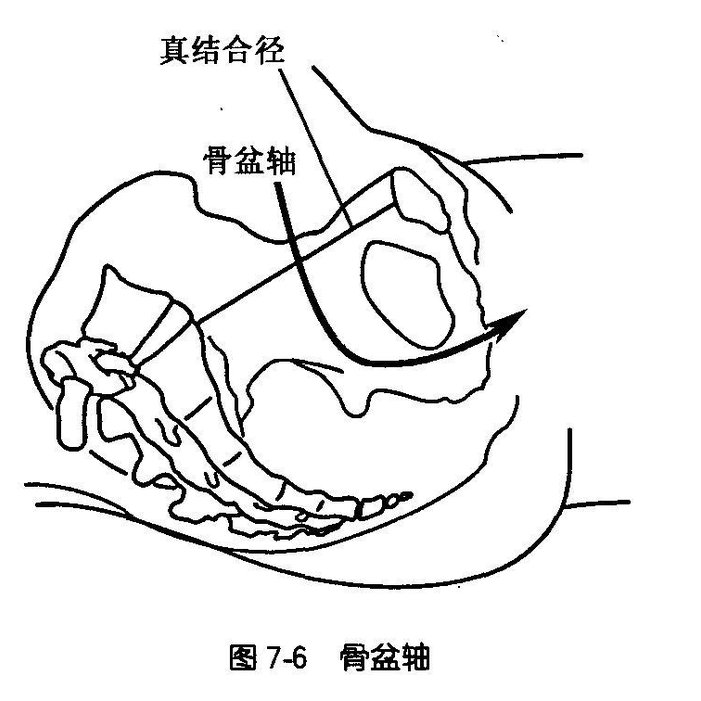
骨盆倾斜度
人体直立时,骨盆上口平面向前下倾斜,两侧髂前上棘和耻骨结节处于一个冠状面上,尾骨尖和耻骨联合上缘则处于一个水平面上。骨盆上口平面与地平面之间形成的夹角称为骨盆倾斜度(inclination pelvic),约50~55°。女性的倾斜度比男性稍大。

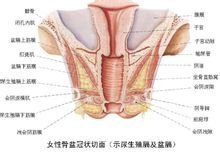
骨盆底
骨盆底由三层肌肉和筋膜组成,它封闭骨盆出口,并承载和支持盆腔内的器官。
(一)外层 为会阴浅筋膜与肌肉组成,包括会阴浅横肌、球海绵体肌、坐骨海绵体肌和肛门外括约肌。均会合于阴道处口与肛门之间,形成会阴中心腱。
(二)中层 为尿生殖膈,覆盖在耻骨弓及两坐骨结节间所形成的骨盆出口前部的三角平面上。包括会阴深横肌及尿道括约肌。
(三)内层 称为盆膈,由提肛肌、盆筋膜组成,为尿道、阴道、直肠所贯穿。
盆壁与盆底软组织
(一)盆壁肌包括闭孔内肌、梨状肌、肛提肌和尾骨肌4对。
(二)盆筋膜盆筋膜是腹内筋膜的直接延续,可分为盆筋膜壁层、盆膈筋膜和盆筋膜脏层。
(三)盆筋膜间隙及盆腔腹膜凹陷 盆内腹膜外组织在盆底腹膜与盆膈之间形成一些蜂窝组织间隙,其主要有:耻骨后间隙;骨盆直肠间隙;直肠后间隙。
(四)盆底由多层肌肉和筋膜组成,封闭骨盆出口,尿道、阴道和直肠经此贯穿而出。盆底承载盆腔脏器并保持其正常位置。盆底肌有三层组织,即外层、中层(泌尿生殖膈)和内层(盆膈)。
骨盆与分娩
女性骨盆是产道的重要组成部分,是胎儿经阴道娩出的必经之路,其大小、形状直接影响到分娩。女性骨盆上半部宽大,对分娩关系不大(产科称为假骨盆);而其下部与分娩关系十分密切(称为真骨盆),所谓的"骨产道"即指这一部分而言。真骨盆根据它与分娩的关系又分为三个平面,即入口、中腔及出口平面。这三个平面都是比较狭窄的部分,分娩时胎儿可受到阻力,尤其中骨盆平面是最窄的部分。骨盆的大小及形状对分娩的难易影响很大,它与产力及胎儿构成了分娩的三要素。正常的骨盆,如产力及胎儿无异常,胎儿很容易娩出。明显狭窄的骨盆,活的胎儿根本不能娩出。相对狭窄的骨盆,常需要决定于胎儿及产力情况。 女性骨盆在解剖上如若宽而浅,就利于胎儿通过。但并非所有妇女骨盆的形状均如此。有的发育上有变异,类似男型的骨盆,即骨盆深而窄,骨盆前后径相对长,而横径相对较短,胎儿就不易娩出。有的骨盆呈扁平状,入口前后径很短,胎儿就不能通过骨盆人口。但有的骨盆入口正常,中、下平面越来越窄,称为漏斗骨盆,亦会造成难产。某些情况下,由于骨及关节病变也可造成骨盆形状的异常,如因钙缺乏引起的佝偻病(骨软化症),它可以造成骨盆严重变形,胎儿根本不能从阴道分娩。偶有外伤造成骨盆骨折,日后发生畸形的,这些均可能造成分娩时的难产。除非有明显的畸形,一般不能只从外形就准确地判断骨盆的大小。因此妇女妊娠后一定要做产前检查,于妊娠34~36周测量骨盆的大小,以决定分娩方式。
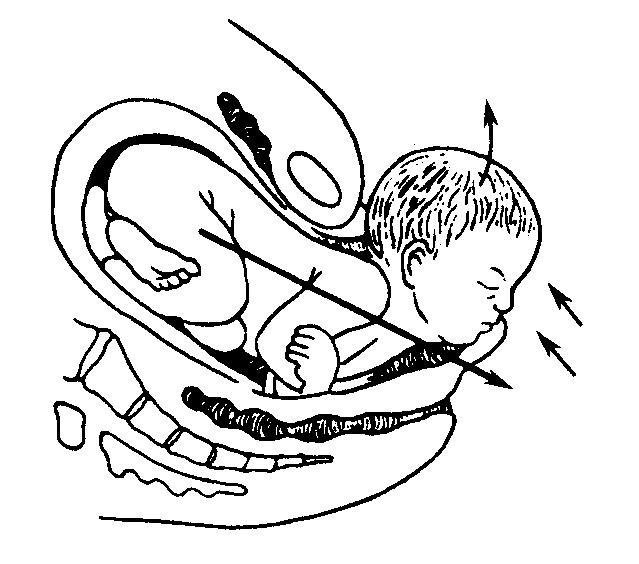
狭窄骨盆对母儿影响
1. 对母体的影响 若为骨盆入口平面狭窄,影响胎先露部衔接,容易发生胎位异常、胎头高浮,引起继发性子宫收缩乏力,导致产程延长或停滞。若中骨盆平面狭窄,影响胎头内旋转,容易发生持续性枕横位或枕后位。胎头长时间嵌顿于产道内,压迫软组织引起局部缺血、水肿、坏死、脱落,于产后形成生殖道瘘;胎膜早破及手术助产增加感染机会。严重梗阻性难产若不及时处理,可导致先兆子宫破裂,甚至子宫破裂,危及产妇生命。
2. 对胎儿及新生儿的影响 头盆不相称容易发生胎膜早破、脐带脱垂,导致胎儿窘迫,甚至胎儿死亡;产程延长,胎头受压,缺血缺氧容易发生颅内出血;产道狭窄,手术助产机会增多,易发生新生儿产伤及感染。
产后盆底的恢复锻炼
骨盆体操有助于锻炼阴道、肛门括约肌力量,阴道松弛者不妨用之。
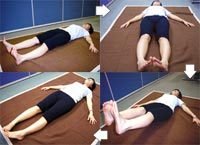
1.卧式锻炼:靠床沿仰卧,臀部放在床沿,双腿挺直伸出悬空,不要着地。双手把住床沿,以防滑下。双腿合拢,慢慢向上举起,向上身靠拢,双膝伸直。当双腿举至身躯的上方时,双手扶住双腿,使之靠向腹部,双膝保持伸直。然后,慢慢地放下,双腿恢复原来姿势。如此反复六次,每天一回,可常年不辍。
2.立式锻炼:站立,双腿微分开,收缩两侧臀部肌肉,使之相挟,形成大腿部靠拢,膝部外转,然后收缩括约肌,使阴道往上提的方向动,经过耐心锻炼,即可学会分清阴道和肛门括约肌舒缩,改善阴道松弛状态,提高阴道的夹缩机能,藉以掌握夫妻同房时的舒缩能力,使性生活和谐、美满。